Лечение болезни Шляттера в нашей клинике
Болезнь Шляттера или Осгуда-Шляттера – это заболевание, возникающее в основном у подростков и молодых людей. Проявляется болью в области бугристости большеберцовой кости – в том месте, где к ней крепится связка надколенника.
Заболевание возникает чаще всего в результате избыточной физической нагрузки или травмы у подростков, занимающихся спортом. Однако в ряде случаев болезнь Шляттера может начаться и на фоне полного здоровья у детей в период активных возрастных изменений. Это связано с неравномерным ростом костей и сухожильно-связочного аппарата, в результате чего возрастает нагрузка на связки и сухожилия, появляются микротравмы и микроразрывы волокон, развивается воспаление, которое и проявляется болезненными симптомами. В дальнейшем в этом месте могут начинать формироваться костные разрастания, внешне заметные как «бугорок или шишка».
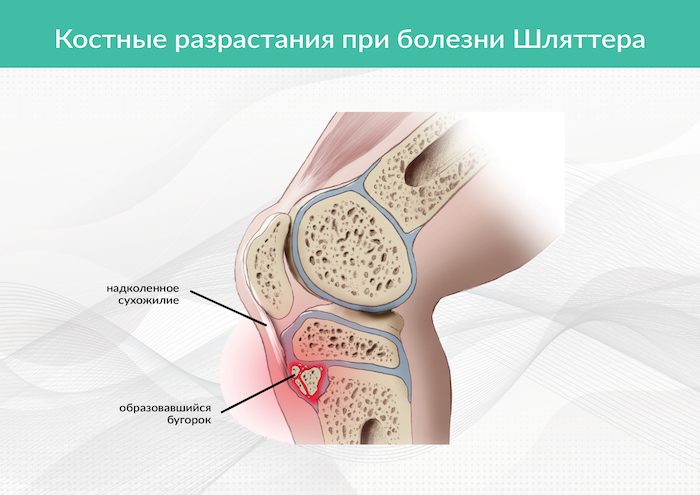
Рис. 1. Локализация патологического процесса при болезни Шляттера
Основные симптомы при болезни Шляттера — боль в области бугристости большеберцовой кости при движениях и в покое, болезненность при пальпации этой области, скованность и ограничение подвижности колена.
Диагноз ставится на основании клинической картины, осмотра и рентгенографических снимков коленного сустава в боковой проекции. При этом в области бугристости большеберцовой кости визуально может определяться отечность и выбухание костной ткани, а на рентгеновских снимках хорошо заметны костные разрастания.
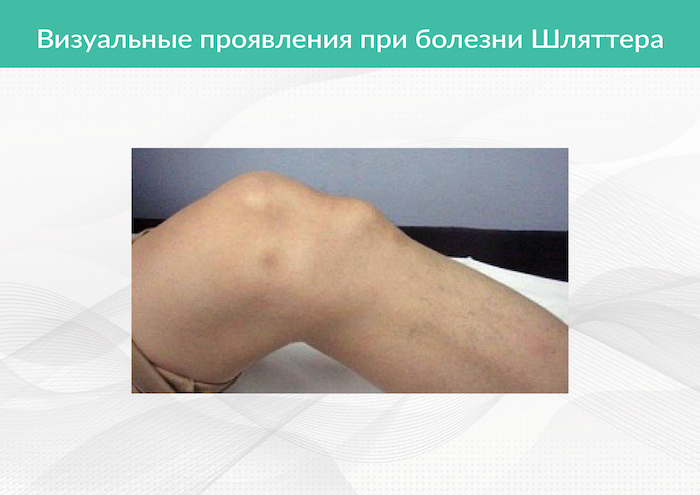
Рис. 2. Выбухание костной ткани при болезни Шляттера
Лечение
К лечению болезни Шляттера следует приступать как можно раньше, пока не начали формироваться костные разрастания. Прогноз благоприятный – обычно в течение 1-2 лет заболевание проходит и больше не возвращается. Больному назначается комплекс лечебных мероприятий:
- Покой для конечности и исключение физических нагрузок.
- Использование эластичных бинтов и наколенников для улучшения стабильности, разгрузки сустава и связочного аппарата.
- НПВ-препараты для уменьшения воспалительных явлений в тканях.
- Инъекции гиалуроновой кислоты в сустав.
- Миорелаксанты для расслабления мышц и уменьшения интенсивности болевого синдрома.
- Физиотерапия после завершения острой фазы — магнит, электрофорез, УВЧ, лазер, интерференционная терапия током.
Несмотря на комплексный подход, облегчение наступает далеко не у всех больных. В ряде случаев подростки вынуждены уходить из спорта или подвергаться хирургическому вмешательству, которое требует длительного реабилитационного периода.
Ударно-волновая терапия: механизмы терапевтического действия
Ударная волна по своей сути – это звуковой импульс, испускаемый генератором, расположенным вне тела человека, то есть экстракорпорально, поэтому и методику называют экстракорпоральная ударно-волновая терапия (ЭУВТ).
За короткий промежуток времени (около 1микросекунды) волна оказывает мощное воздействие (до 20 МПа) на ткани, благодаря чему в них запускаются механизмы, имеющие положительный терапевтический эффект:
- происходит формирование новой сосудистой сети в месте воздействия (неоангиогенез);
- в зоне действия ударных волн улучшается кровообращение, восстанавливается отток продуктов распада;
- увеличивается проницаемость клеточных мембран для лекарственных веществ;
- звуковой импульс раздражает нервные окончания, что вызывает локальный обезболивающий эффект;
- происходит выброс эндорфинов, что также сопроводается эффектом обезболивания;
- разрыхляются костные наросты, размягчаются фиброзные и рубцовые ткани.
Таким образом, применение УВТ при болезни Шляттера приводит к купированию болевого синдрома и улучшению подвижности в коленном суставе.
Обзор литературы
Группа немецких ученых изучила эффективность радиальной УВТ у пациентов с болезнью Шляттера. В исследование были включены 14 больных с рецидивирующим течением этого заболевания. После окончания курса УВТ все пациенты отметили значительное улучшение. Боли в покое купировались полностью, двигательная активность восстановилась. Лишь у 2 больных остались умеренные боли при ходьбе по лестнице. На основании своего исследования авторы сделали вывод о высокой эффективности радиальной УВТ в лечении болезни Осгуда-Шляттера.
Тайваньские ученые проанализировали результаты целого ряда исследований по УВТ при тендопатиях коленного сустава. В общей сложности в рамках этой работы было пролечено 1189 больных:
- с тендопатиями;
- с болезнью Осгуда-Шляттера;
- с травмой крестообразных связок;
- с синовитом и другими заболеваниями.
562 пациента получили от 3 до 6 сеансов УВТ с интервалом в 1 неделю, остальные больные – традиционные методы лечения либо плацебо.
Группа ученых из Египта провела сравнительное исследование применения УВТ и интерференционной терапии у пациентов с болезнью Осгуда-Шляттера. В исследовании приняли участие 40 больных, которых распределили на 2 одинаковые группы — первая в количестве 20 человек получала интерференционную токовую терапию + традиционное лечение, вторая — УВТ + традиционное лечение.
После окончания курса у пациентов из обеих групп полностью купировался болевой синдром. Но в функциональном плане более выраженные положительные результаты были отмечены больными из группы 2 — подвижность в коленном суставе возросла со 115 до 136 баллов, в то время как у больных из группы 1 – со 116 до 127 баллов. По опроснику WAMAC, комплексно оценивающему функцию сустава (скованность движений, боль и подвижность), показатели у больных, получавших УВТ, снизились с 52 до 20 баллов, в то время как в группе, получавшей интерференционную терапию – с 51 до 38 баллов.
По результатам своего исследования авторы сделали вывод о высокой эффективности УВТ при болезни Осгуда-Шляттера.
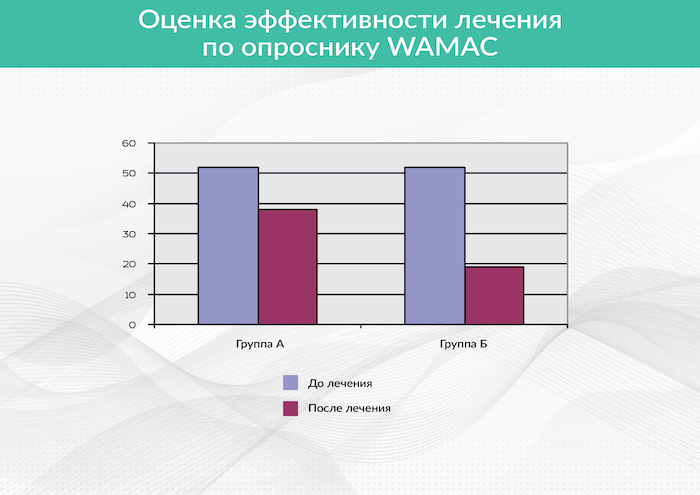
Рис. 3. Результат лечения по данным опросника WAMAC
Выводы
Болезнь Шляттера – патология опорно-двигательного аппарата, возникающая чаще всего у детей в период активного роста и у подростков, занимающихся спортом. Без лечения заболевание обычно разрешается через 1-2 года, но в этот период пациентов беспокоят выраженные боли в коленных суставах и снижение качества жизни в целом. Дети вынуждены ограничивать занятия спортом или вовсе прекращать им заниматься.
Традиционная терапия не всегда приводит к положительным результатам, в ряде случаев необходимо проведение оперативного лечения с последующей длительной реабилитацией.
На курс лечения обычно требуется 3-6 процедур, проводимых амбулаторно. Методика неинвазивная, не требует проведения анестезии и не вызывает появления побочных эффектов. Экономическая доступность и простота в применении позволяет рекомендовать ее широкое использование в амбулаторной практике.