- Лечение туннельных синдромов в нашей клинике
- Туннельные синдромы: актуальность проблемы
- Этиология. Разновидности туннельных синдромов
- Симптомы туннельных синдромов
- Диагностика туннельных синдромов
- Традиционные методы лечения туннельных синдромов
- Эффективность ударно-волновой терапии (УВТ) при лечении туннельного синдрома запястья: обзор научной литературы
- Экстракорпоральная ударно-волновая терапия при лечении карпального синдрома в сравнении с инъекциями кортикостероидов: обзор научной литературы
- Ударно-волновая терапия в сравнении с ультразвуковой терапии при лечении туннельного синдрома: обзор научной литературы
- Заключение
- Список литературы
Лечение туннельных синдромов в нашей клинике
Наша клиника достаточно продолжительное время успешно занимается лечением туннельных синдромов. Туннельные синдромы являются результатом сдавления, ущемления нерва в узком анатомическом канале, образованном костями, сухожилиями, мышцами. Возникают чувствительные, двигательные, трофические нарушения. Туннельные синдромы могут возникнуть во всех областях, где есть риск компрессии нервного ствола, в тех узких анатомических пространствах, где присутствуют ригидные костно-фиброзные и фиброзно-мышечные каналы, апоневротические щели, отверстия, связки.
Мы применяем комплексный подход к лечению причин туннельных синдромов и последствий ущемленных нервов - чувствительных, двигательных, трофических нарушений. В клинике собран внушительный арсенал методик и подходов к лечению туннельных синдромов, острой и хронической боли и связанных с болью проявлений: различные методы физиотерапии, медицинский массаж, мануальные техники и ЛФК, методы регенеративной медицины, различные типы блокад и метод «сухой иглы», медицинская ботулинотерапия, фармакотерапия.
В последнее время мы успешно используем метод ударно-волновой терапии, как один из наиболее эффективных методов в составе комплексной терапии.
Туннельные синдромы: актуальность проблемы
Туннельные синдромы являются результатом сдавления, ущемления нерва в узком анатомическом канале, образованном костями, сухожилиями, мышцами. Возникают чувствительные, двигательные, трофические нарушения. Туннельные синдромы очень распространены, занимают значительную долю среди патологий периферических нервов (около 50%) и наиболее часто приводят к инвалидности (второе место среди всех инвалидизирующих заболеваний) [1].
Этиология. Разновидности туннельных синдромов
Туннельные синдромы могут возникнуть во всех областях, где есть риск компрессии нервного ствола, в тех узких анатомических пространствах, где присутствуют ригидные костно-фиброзные и фиброзно-мышечные каналы, апоневротические щели, отверстия, связки [1].
Туннельные синдромы (ТС) классифицируют по расположению.
ТС плечевого пояса:
- синдром вырезки лопатки (надлопаточный нерв) – возникает чаще всего в результате травмы;
- ТС подмышечного нерва;
- ТС срединного нерва – наиболее встречающаяся причина возникновения – это хроническое профессиональное, бытовое или спортивное воздействие, приводящее к сдавливанию и ущемлению нерва;
- ТС локтевого нерва вызывается компрессией на уровне локтевого сустава. В основном возникает у пациентов, длительно находящихся в лежачем (бессознательном) положении, а также при частых и длительных сгибательных положениях руки, например при длительном разговоре по телефону.
- ТС лучевого нерва – наиболее часто встречающийся вариант туннельного синдрома. Факторами риска развития данной патологии являются профессиональные особенности регулярной работы кистью руки, ревматологические, эндокринологические заболевания.
ТС тазового пояса:
- компрессионно-тракционная невропатия подвздошно-пахового нерва;
- синдром запирательного канала;
- синдром грушевидной мышцы.
Для оценки степени тяжести туннельного синдрома используется классификация, предложенная R. Szabo в 1992 г, согласно которой выделяют три степени поражения:
- Ишемия нерва кратковременная, боли и нарушения чувствительности в зоне иннервации возникают периодически. Возникновение симптомов преимущественно ночью или после активной деятельности. Нарушения проводимости нерва возможны.
- Присутствуют нарушения эпиневральной и интраневральной микроциркуляции. Нарушение чувствительности (покалывание, онемение, болевые ощущения) присутствуют постоянно. При электромиографии выявляется нарушение проводимости нерва.
- Постоянно нарушены чувствительная и двигательная функция, кроме того, выявляется атрофия мышц кисти. Диагностируется нарушение нервной проводимости, разрушение оболочки и структуры нерва, а также наличие эндоневрального отека [8].
Симптомы туннельных синдромов
Симптоматика туннельных синдромов обусловлена нарушением чувствительности, двигательной функции и трофики тканей.
Так, при синдроме вырезки лопатки боль локализуется в плечевом суставе с иррадиацией по предплечью и усиливается по ночам. При сдавливании подмышечного нерва пациент жалуется на боль в плече по задненаружному отделу с усилением боли при попытке максимально отвести или повернуть плечо. При ТС срединного нерва основной симптом – болезненность в предплечье, боль становится интенсивнее при нагрузках и стихает в покое.
При ущемлении локтевого нерва ведущими симптомами становятся болезненные ощущения, парестезии по локтевому краю кисти, нарушения двигательных функций 4-го и 5-го пальцев. При сдавливании лучевого нерва нарушается чувствительность тыльной стороны предплечья, возникает паралич разгибателей кисти и пальцев (висячая кисть).
Для ТС подвздошно-пахового нерва характерна боль в паховой области с иррадиацией на внутреннюю поверхность бедра, которая усиливается при напряжении брюшной стенки. Пациент при ходьбе наклоняется вперед с характерной семенящей походкой. При компрессии седалищного нерва пациент жалуется на боль задней поверхности ноги. При синдроме велосипедиста (сдавление внутреннего срамного нерва) пациентами отмечаются боли в промежности, нарушения чувствительности, эректильная дисфункция. Симптомы усиливаются в положении стоя. Если поражение нерва двустороннее, то добавляются симптомы функционального нарушения наружных сфинктеров [1].
Наиболее распространенным туннельным синдромом является ТС запястного канала (карпальный ТС). Рассмотрим его подробнее.
Запястный канал – это неэластичное пространство на ладонной стороне запястья, которое ограничено спереди поперечной связкой запястья, прикрепленной к костям запястья, а дорсально – самими костями запястья. Кроме срединного нерва канал запястья содержит сухожилия сгибателей пальцев, проходящих от предплечья к запястью (рисунок 2).
Рис.1. Анатомия запястного канала в разрезе.
Среди симптомов карпального ТС чаще встречаются парестезии в виде покалываний, жжения, онемения или зуда (особенно большого, указательного и среднего пальцев – рис.2), вследствие ишемии срединного нерва. Симптомы часто проявляются сначала во время сна, потому что многие люди спят с согнутыми запястьями. Просыпаясь, они чувствуют потребность встряхнуть руку. В дальнейшем у пациентов развивается слабость руки, которая выражается в сложности захвата мелких предметов, затруднений при сжатии кулака. Также нарушается чувствительность, например, неспособность на ощупь отличить горячее от холодного [2].
Рис.2. Сенсорное изображение срединного нерва.
Диагностика туннельных синдромов
Диагностика туннельного синдрома начинается со сбора медицинского анамнеза и осмотра врачом пациента. Для фиксации локализации парестезий пациент заполняет диаграмму руки, на которой схематически отмечает зоны, в которых есть ощущения покалывания, онемения или боли.
Существуют достаточно информативные тесты, которые позволяют диагностировать КТС: тест Тинеля, тест Дуркана, тест Фалена, оппозиционная проба [3]. Для оценки нервной проводимости назначают электромиографию. Ультразвуковое исследование помогает определить размеры срединного нерва, наличие и характер патологических изменений в тканях вокруг нерва. При отеке срединного нерва, сужении канала запястья, нарушении циркуляции крови пациенту показана МРТ. Для оценки общего состояния организма, наличия хронических заболеваний врач может назначить анализы крови, обследование других органов и систем.
Традиционные методы лечения туннельных синдромов
Лечение синдрома запястного канала обычно начинают с назначения покоя кисти и запястья на срок не менее двух недель. Для этого рекомендуют использовать шины, которые фиксируют запястье ночью или во время занятий, усиливающих симптомы.
Для уменьшения боли и отека назначаются нестероидные противовоспалительные средства (НПВС). При сильной степени сдавливания нерва - инъекции кортикостероидов. Но надо учитывать, что такие процедуры желательно применять не более трех раз в год, т.к. данные препараты вызывают ослабление и разрыв сухожилий. После снятия острых симптомов рекомендуются физиотерапевтические упражнения для укрепления запястья.
Если консервативные методы не помогают, врач может порекомендовать оперативное вмешательство. Для меньшей травматизации применяют эндоскопические операции. Но надо помнить, что и в этом случае период восстановления может быть отягощен осложнениями, а полноценное выздоровление может занять несколько месяцев [2].
Мы применяем комплексный подход к лечению причин туннельных синдромов и последствий ущемленных нервов - чувствительных, двигательных, трофических нарушений. В клинике собран внушительный арсенал методик и подходов к лечению туннельных синдромов, острой и хронической боли и связанных с болью проявлений: различные методы физиотерапии, медицинский массаж, мануальные техники и ЛФК, методы регенеративной медицины, различные типы блокад и метод «сухой иглы», медицинская ботулинотерапия, фармакотерапия.
Для более эффективной помощи пациентам с туннельными синдромами специалисты находятся в постоянном поиске безопасных, эффективных и перспективных методик. Одним из таких методов является экстракорпоральная ударно-волновая терапия (ЭУВТ).
В последнее время мы успешно используем метод ударно-волновой терапии, как один из наиболее эффективных методов в составе комплексной терапии.
Эффективность ударно-волновой терапии (УВТ) при лечении туннельного синдрома запястья: обзор научной литературы
Доктор Raissi с коллегами провел исследование с целью изучить эффективность (УВТ) при лечении карпального туннельного синдрома (КТС) [5]. Для этого 40 пациентов с КТС легкой и средней тяжести были разделены поровну на две группы. В первой группе в качестве лечения были назначены жесткая фиксация запястья и курс ударно-волновой терапии (3 сеанса), во второй группе - только фиксация запястного сустава.
Для оценки исходного состояния пациентов и эффективности проводимой терапии использовались опросник QuickDASH, визуальная аналоговая шкала и исследование нервной проводимости до начала лечения и через 3, 8, 12 недель после терапии.
В результате наблюдений за пациентами оказалось, что в первой группе после применения ударно-волновой терапии отмечалось значительное улучшение такого показателя, как дистальная сенсорная латентность срединного нерва по сравнению с контрольной группой, что говорит о положительном влиянии УВТ на восстановление нервной проводимости запястного канала. Данная методика имеет большой потенциал в лечении карпального туннельного синдрома.
Экстракорпоральная ударно-волновая терапия при лечении карпального синдрома в сравнении с инъекциями кортикостероидов: обзор научной литературы
Доктора HyunSeok и SangHyunKim из Кореи провели сравнительное исследование, в котором изучили эффективность и преимущества ударно-волновой терапии в сравнении с инъекциями кортикостероидов при лечении карпального туннельного синдрома (КТС) [6].
В исследовании приняли участие 31 пациент с симптомами КТС от легкой до умеренно-тяжелой степени поражения: онемение, покалывание, нарушение проводимости срединного нерва.
Пациенты случайным образом были разделены на две группы: в 1-й – назначили УВТ (1 сеанс – 1000 импульсов, уровень энергии – 0.09 È 0.29 mJ/mm2), во 2-й – инъекция кортикостероида (1 инъекция триамцинолонаацетонида, 40 мг вводили в область срединного нерва). Другие консервативные методы лечения не применялись.
Оценка состояния пациентов (нервная проводимость, визуально-аналоговая шкала, анкета LSQ для оценки симптомов КТС и функционального статуса, тест Семмеса-Вайнштейна для оценки чувствительности пальцев) проводилась в исходном периоде и через 1 и 3 месяца после терапии.
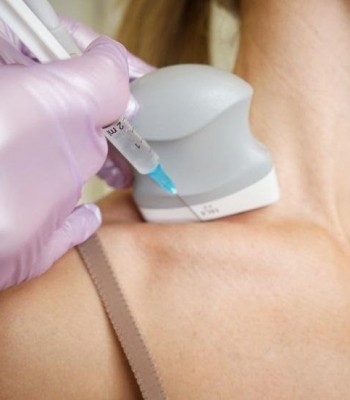
Рис.3. Применение экстракорпоральной ударно-волновой терапии (ESWT) на запястье пациента.
В результате исследования специалисты отметили, что значительной разницы в улучшении показателей ВАШ и снижении тяжести симптомов в обеих группах не было. В обеих группах лечение оказалось эффективным и позитивные результаты сохранялись в течение 3 месяцев.
Значительное улучшение нервной проводимости зафиксировано в группе применения стероида, который, как известно, хорошо снимает местное воспаление вокруг тканей срединного нерва.
В 1-й группе (УВТ) нервная проводимость у пациентов тоже улучшилась, но не настолько значимо, как во 2-й группе, несмотря на значительное уменьшение боли. Авторы исследования связали данный факт с механизмом воздействия ударных волн на нервную проводимость, подавление воспалительного процесса, купирование болевого синдрома посредством активации нейрональнойNO-синтетазы, образования NO. Окись азота в данном случае действует обезболивающе, как опиоидный пептид, но при этом снижает возбудимость нерва, что сказывается на его проводимости.
Данное сравнительное исследование было первым в своем роде и имело небольшую выборку пациентов и отсутствие долгосрочных наблюдений. Но изучение ударно-волновой терапии, как метода лечения туннельных синдромов, совершенствование методик (режимы и количество сеансов) имеет высокий потенциал.
Инъекции кортикостероидов несомненно эффективный метод лечения КТС, но инвазивность процедуры может привести к ряду осложнений (инфекции, травмы сухожилия иглой, что ведет к сильной болезненности и потери чувствительности). Кроме того, стероиды ограничивают функцию теноцитов, уменьшая синтез коллагена и протеогликанов, что снижает прочность сухожилия и приводит кего дегенерации.
Следовательно, ударно-волновая терапия безопасный, неинвазивный и эффективный метод снижения болевого синдрома, восстановления чувствительности, купирования воспалительного процесса при КТС.
Ударно-волновая терапия в сравнении с ультразвуковой терапии при лечении туннельного синдрома: обзор научной литературы
Доктор Marco Paoloni с коллегами из Италии провели сравнительное исследование эффективности ударно-волновой терапии и ультразвуковой терапии у пациентов с карпальным туннельным синдромом (КТС) [7].
В исследовании приняли участие 25 пациентов от 25 до 70 лет с легкой и средней степенью туннельного синдрома запястья, которые рандомно были разделены на три примерно одинаковые группы. Данным группам было назначено лечение: ультразвуковая терапия, крио-УЗ-терапия и ударно-волновая терапия соответственно.
Для оценки эффективности лечения исследовался уровень болевого синдрома до лечения, сразу после и спустя 4 и 12 недель после терапии. Для этого использовали визуально-аналоговую шкалу (ВАШ), а также итальянский вариант Бостонского опросника для КТС (симптоматика и функциональность запястного сустава).
Пациенты группы 1 (УЗ-терапия) получили 15 сеансов –5 процедур в неделю, 3 недели. Каждый сеанс продолжительностью 15 минут, частота 1 МГц, интенсивность 1,0 Вт / см2, импульсный режим 1: 4, с преобразователем 5 см2.
Пациенты группы 2 (крио-УЗ-терапия) также получили 15 сеансов – 5 процедур в неделю, 3 недели в таком же режиме, как и первая группа, но при температуре 0 °C, поддерживаемой на коже пациента.
Пациенты 3 группы (УВТ) прошли 4 сеанса (за 3 недели), в режиме 2500 импульсов, 0,05 мДж/мм2.
Во всех группах было отмечено значительное снижение боли и улучшение функциональности запястного сустава. Но у пациентов после УВТ значимое снижение боли наблюдалось и спустя 12 недель после лечения по сравнению с другими двумя группами, что делает данную методику более перспективной в качестве безоперационного лечения КТС легкой (первой) и умеренной (второй) степени тяжести.
Заключение
Туннельные синдромы – это социально-значимые заболевания, широко распространеные среди работоспособного населения и в большинстве случаев при отсутствии лечения приводят к инвалидности.
Пациенты с туннельными синдромами жалуются на чувство зуда, жжения, покалывания, нарушение чувствительности, на боли и развивающуюся слабость рук или ног. Все это резко снижает качество жизни, ограничивает пациентов в профессиональном и бытовом плане.
Стандартное консервативное лечение может протекать длительно и не давать ощутимых результатов. Применение же стероидной терапии или проведение оперативных вмешательств не всегда безопасно и чревато осложнениями.
Мы применяем комплексный подход к лечению причин туннельных синдромов и последствий ущемленных нервов - чувствительных, двигательных, трофических нарушений.
В последнее время мы успешно используем метод ударно-волновой терапии, как один из наиболее эффективных методов в составе комплексной терапии.
Анализ научных исследований показывает, что ударно-волновая терапия прекрасно справляется с болевыми синдромами, способствует восстановлению микроциркуляции, значительно улучшает чувствительность в пораженной области. При этом УВТ остается эффективным, малоболезненным и доступным методом лечения туннельных синдромов.
Список литературы
Евтушенко С.К. , Евтушевская А.Н., Марусиченко В.В. Туннельные невропатии. Трудности диагностики и терапии. Международный неврологический журнал, №1(71), 2015.
Andrew Friedman, MD and Julie Hodapp, MD Carpal Tunnel Syndrome. Practical Pain Management. May 20, 2015. Ссылка
Халимова А.А. Туннельный обзор запястья (обзор литературы), Вестник АГИУВ, спецвыпуск, 2013г.
Sofia Mariotto, Alessandra Carcereri de Prati ,ElisabettaCavalieri , Ernesto Amelio , Ernst Marlinghaus and Hisanori Suzuki. Extracorporeal Shock Wave Therapy in Inflammatory Diseases: Molecular Mechanism that Triggers Anti-Inflammatory Action. CurrentMedicinalChemistry, 2009, 16, 2366-2372.
Raissi, GR; Ghazaei, F ; Forogh, B; Madani, SP ; Daghaghzadeh, A ; Ahadi, T THE EFFECTIVENESS OF RADIAL EXTRACORPOREAL SHOCK WAVES FOR TREATMENT OF CARPALTUNNEL SYNDROME: A RANDOMIZED CLINICAL TRIAL. ULTRASOUND IN MEDICINE AND BIOLOGY, Том: 43, Выпуск: 2, Стр.: 453-460, 2016.08.022,Опубликовано: FEB 2017.
Hyun Seok, MD, PhD, Sang Hyun Kim, MD, PhD. The Effectiveness of Extracorporeal Shock Wave Therapy vs. Local Steroid Injection for Management of Carpal Tunnel Syndrome . Am. J. Phys. Med. Rehabil. & Vol. 92, No. 4, April 2013.
Marco Paoloni, Angelo Cacchio ,EmanuelaTavernese , Valerio D'Orazi Extracorporeal shock wave therapy and ultrasound therapy improve pain and function in patients with carpal tunnel syndrome. A randomized controlled trial. European journal of physical and rehabilitation medicine, February 2015.
Байтингер А.В., Эффективность декомпрессии срединного нерва при синдроме карпального канала в раннем послеоперационном периоде. Материалы VI научно-практической конференции молодых ученых Сибирского и Дальневосточного федеральных округов: сборник статей. –Иркутск: ИНЦХТ, 2018 -162с.