- Лечение незаживающих переломов в нашей клинике
- Консервативное лечение переломов
- Лечение переломов костей и суставов методом УВТ
- Как проходит процедура УВТ при лечении переломов
- Побочные явления при лечении переломов методом УВТ
- Актуальность проблемы
- Переломы костей и суставов: этиология и классификация
- Переломы костей и суставов: симптомы
- Диагностика
- Лечение переломов костей и суставов: традиционные методы
- Лечение переломов костей и суставов: механизм воздействия ударно-волновой терапии при переломах костей и суставов
- Обзор литературы: радиальная УВТ в лечении незаживающих переломов крупных костей
- Обзор литературы: фокусированная УВТ в лечении ложного сустава
- Выводы
Лечение незаживающих переломов в нашей клинике
Основное направление работы нашей клиники - восстановительная травматология. С момента нашего основания, мы успешно занимается лечением переломов.
Риск травмирования костей зависит от многих факторов, поэтому эта патология плохо поддается профилактике. Кроме того, огромной клинической проблемой является такое осложнение как не заживающие переломы или образование ложного сустава, которые усложняют лечение. Консервативные методы в сочетании с репозицией костей дают положительный эффект при свежих травмах костей и суставов, но при условии, что в организме пациента нет каких-либо серьезных нарушений, которые мешали бы сращению. Оперативные вмешательства, проводимые в тяжелых случаях, имеют ряд противопоказаний, требуют длительной реабилитации и высоких затрат и часто не приносят удовлетворительных результатов.
Ударно-волновая терапия (УВТ) последние десятилетия широко применяется в восстановительной травматологии для лечения патологий опорно-мышечного аппарата, включая переломы костей и суставов, обеспечивая ускоренное сращение переломов за счет образования костной ткани (остеогенез). Особенно это актуально для ускорения консолидации сложных переломов со множеством фрагментов костной ткани, а также для пациентов в пожилом возрасте, когда остеогенез замедлен.
Консервативное лечение переломов
Мы применяем как классические консервативные подходы в лечении переломов, так и используем новые методики лечения. Консервативное лечение переломов направлено на устранение инфекции (при ее наличии), улучшение кровоснабжения, стабилизацию кости в правильном положении. Применяют консервативные или оперативные методы. Выбор зависит от разных факторов, таких как характер травмы, сроки ее давности, возраст и пол пациента, сопутствующие заболевания и др. Например, при ложном суставе проводится только хирургическое вмешательство.
Лечение незаживающего перелома — сложная проблема даже для самых опытных хирургов-ортопедов. Такие травмы не поддаются консервативной терапии. За последнее столетие самым популярным хирургическим методом было использование аутологичного костного трансплантата, который позволяет воссоздавать биологическую среду нормального заживления костей. Однако получение такого трансплантата сопряжено с определенными рисками и дефектом донорского участка ткани, откуда берется материал. В связи с этим недавние исследования были сосредоточены на составных частях таких трансплантатов, а именно на выделении мезенхимальных стволовых клеток и факторов роста (морфогенетические белки, трансформирующий ростовой фактор бета, фактор роста эндотелия сосудов и фактор роста тромбоцитов) и разработке костных заменителей (остеокондуктивных материалов), которые играют роль пассивного каркаса.
При суставных переломах в случае большого количества осколков или несращении проводят эндопротезирование суставов. В случае стойкого воспаления, инфекции или нагноения в области повреждения кости может понадобиться ампутация для сохранения жизни пациента.
В нашей клинике собран внушительный арсенал методик восстановительного лечения различных типов переломов.
В последнее время ударно-волновая терапия, являясь безопасной процедурой, имеющей минимум побочных эффектов, успешно применяется нами для лечения переломов костей и суставов, обеспечивая ускоренное сращение за счет образования новой костной ткани (остеогенез).
Лечение переломов костей и суставов методом УВТ
В нашей клинике в составе комплексного лечения, для ускорения сращения переломов костей и суставов, успешно используется радиальная и планарная ударно-волновая терапия. Согласно многочисленным научным публикациям последнего времени, и нашей практике, - метод УВТ зарекомендовал себя как часть комплексного лечения, давая хороший результат, в сочетании с консервативными методами.
Пациент, посещающий нашу клинику в первый раз, проходит первичный прием ортопеда-травматолога. Проводится внешний осмотр, врач выявляет местное покраснение, отек, атрофию мышц, наличие ран и других нарушений целостности кожи, деформацию или укорочение сегмента конечности. Лабораторные исследования включают: анализ крови — общий с подсчетом лейкоцитарной формулы, и биохимический для определения уровня общего белка, альбумина, АЛТ, АСТ, креатинина, мочевины, электролитов крови, коагулограмма. Также часто необходим общий анализ мочи, исследование иммунного статуса, ЭКГ. Эти тесты позволяют оценить работу жизненно важных органов, уточнить стадию воспалительного процесса и выявить интоксикацию.
Инструментальные обследования включают рентгенографию и ультразвуковое исследование, реже МРТ или КТ.
Интервал между процедурами индивидуален и может быть сокращен в случае отсутствия побочных эффектов и хорошей переносимости процедур. Длительность процедуры – от 30 до 90 мин. (в отдельных случаях более).
Как проходит процедура УВТ при лечении переломов
Сама процедура выполняется комбинированно с использованием планарного и радиального аппликаторов. Производится воздействие ударной волны, непосредственно на область перелома. При этом имеющиеся вспомогательные конструкции, использующиеся для сращения перелома, наличие швов, рубца или даже обработанной раны не является препятствием для процедуры, используется специальная контактная пленка, через которую выполняется процедура, специальный контактный гель, предотвращающий инфицирование.
Радиальная ударная волна чаще всего применяется в начале процедуры, используется аппарат Swiss Dolorclast, красная рукоятка. Радиальный аппликатор оказывает воздействие на костную ткань, участки которой расположены на небольшой глубине и приводит к множеству полезных долгосрочных «тканевых» эффектов, а также происходит обезболивание и своеобразная подготовка ткани к дальнейшей работе мощным планарным аппликатором. После радиальной волны используется планарная волна, чаще всего это желтая насадка аппарата MTS Dermagold 180. Волны, ею генерируемые проникают глубоко в ткани, стимулируя множество полезных биологических процессов, способствующих сильному ускорению заживления перелома:
Регенераторный эффект: ударные волны стимулируют образование мезенхимальных клеток и их дифференцировку в остеобласты для образования новой здоровой кости. Кроме того, происходит прямая активация фибробластов и их последующее превращение в остеобласты.
Анальгезирующий эффект: гиперстимуляция сенсорных нервных волокон, усиление выработки ингибиторов болевых медиаторов и стимуляция секреции эндорфинов, которые способствуют сокращению болевой чувствительности.
Нормализация метаболизма костей: под воздействием ударной волны в клетках наблюдается увеличение выработки оксида азота за счет активации особого фермента — эндотелиальной NO-синтазы. Оксид азота считается активным регулятором костного обмена веществ. Он контролирует процессы нормальной регенерации и распада костной ткани за счет воздействия на образование, количество и активность остеокластов и их превращение в остеобласты, а затем остеоциты (зрелые костные клетки)
Ангиогенный и нейропротекторный эффект: энергия ударных волн запускает образование новых кровеносных сосудов (ангиогенез) и образование новых веточек периферичекских нервов, способствует их ускоренному росту. В результате усиливается кровообращение, возвращается нормальная чувствительность, а воспаления и отечность снижаются за счет ускоренного вывода продуктов распада и экссудата.
Побочные явления при лечении переломов методом УВТ
Процедура переносится в целом хорошо, болевые ощущения присутствуют, но к середине процедуры сильно уменьшаются, так как начинает действовать обезболивающий эффект волны. Иногда бывают слабо выраженные побочные явления в виде небольшой отечности в месте проведения процедуры и сходят ко 2-му дню после процедуры. Регенерация ткани, как следствие эффектов применения радиальной волны, обеспечивает более длительный отложенный положительный эффект. В целом количество процедур зависит от случая и дальнейшей потребности, чаще всего от 10 и более. Первые результаты видны уже ко второй неделе, эффект постепенно нарастает по мере выполнения новых процедур.
Актуальность проблемы
Несмотря на достижения в области оказания помощи при ортопедических проблемах, лечение переломов остается важной задачей в отношении здоровья населения. Временная нетрудоспособность, инвалидизация – эти осложнения, возникающие из-за повреждения костной ткани, заставляют искать новые эффективные терапевтические подходы для их предотвращения.
Риск травмирования костей зависит от многих факторов, поэтому эта патология плохо поддается профилактике. Кроме того, огромной клинической проблемой является такое осложнение как незаживающие переломы или образование ложного сустава, которые усложняют лечение. Консервативные методы в сочетании с репозицией костей дают положительный эффект при свежих травмах костей и суставов, но при условии, что в организме пациента нет каких-либо серьезных нарушений, которые мешали бы сращению. Оперативные вмешательства, проводимые в тяжелых случаях, имеют ряд противопоказаний, требуют длительной реабилитации и высоких затрат и часто не приносят удовлетворительных результатов.
Ударно-волновая терапия (УВТ) последние десятилетия широко применяется в ортопедии для лечения патологий опорно-мышечного аппарата, включая переломы костей и суставов. К ее преимуществам относятся отсутствие побочных эффектов, долгосрочный положительный результат и экономическая доступность. УВТ неинвазивна, назначается в качестве монотерапии или в комбинации с другими методами, а также в реабилитационный период независимо от того, было оперативное вмешательство или нет. Ударно-волновая терапия позволяет ускорить заживление, избежать ряда осложнений и повысить качество жизни пациента за счет облегчения боли и улучшения функциональности после травмы.
Переломы костей и суставов: этиология и классификация
Предрасполагающие факторы для возникновения этой группы травм — пожилой возраст, профессиональная или спортивная деятельность, связанная с высоким риском травматизации, и различные заболевания, которые нарушают структуру костей и суставов (ревматоидный артрит, остеопороз, опухоли, врожденные аномалии, дефицит витаминов и минералов и др.).
В связи с этим нарушения целостности костей и суставов делят на две группы по этиологии:
- Травматические — возникают как результат значительной механической силы, которая воздействует на здоровую, неизмененную ткань (падения, удары, компрессия, превышение физиологической амплитуды движения).
- Патологические — провоцируются каким-либо патологическим процессом кости и возникают спонтанно или после сравнительно небольшой травмы.
Перелом – это нарушение целостности кости под действием травмирующей силы, которая в несколько раз превышает прочность костной ткани. Переломы делятся на несколько видов:
- по локализации — внутрисуставной (не выходит за полость сустава) и внесуставной (перелом тела кости, ее проксимального или дистального конца);
- по взаимодействию с окружающими тканями — открытый (с повреждением окружающих тканей — мышц, сухожилий, сосудов, внутренних органов) и закрытый (без подобных повреждений);
- по распространению линии перелома — полный (со смещением и без смещения обломков) и неполный (надломы, трещины);
- по характеру повреждений — изолированный (одна кость), множественный (две и более костей) и сочетанный (с вовлечением внутренних органов или черепа);
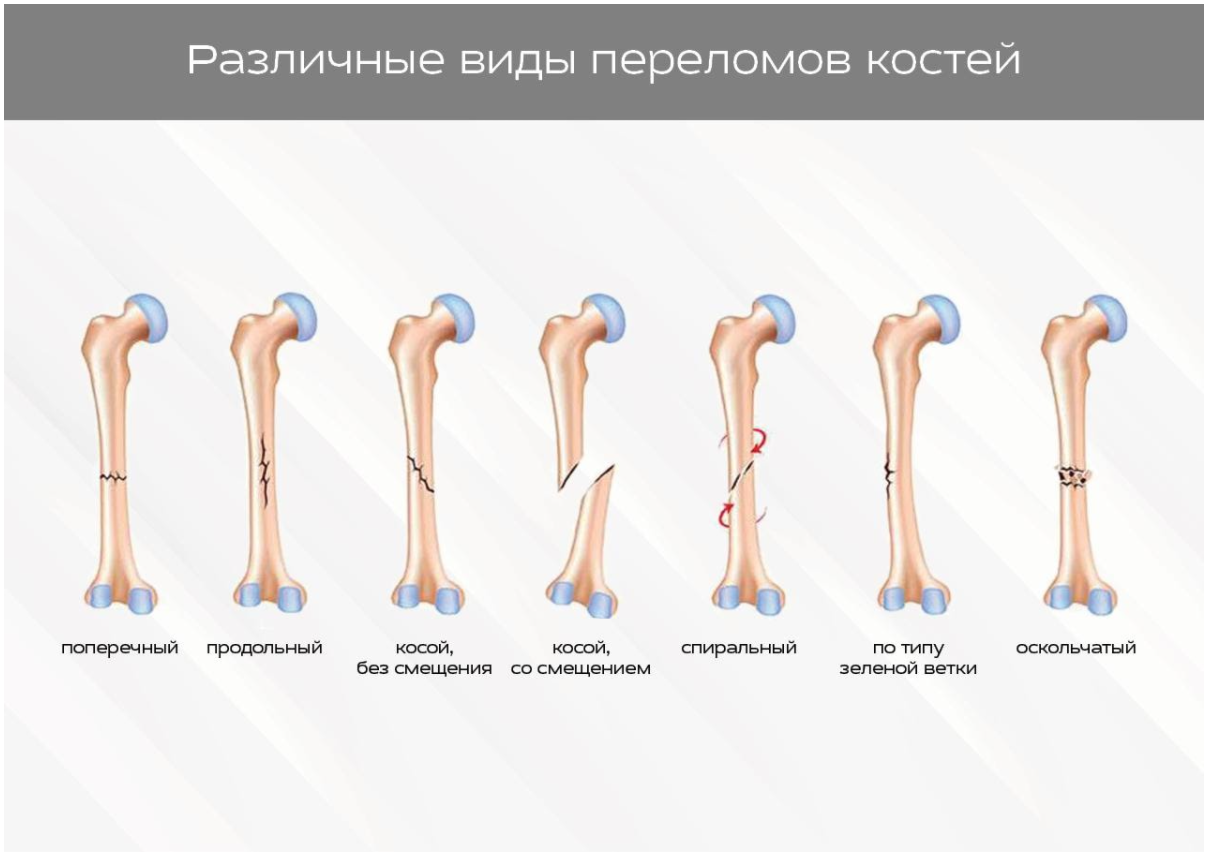
- по линии излома — простой (косой, поперечный, вколоченный) и сложный (фрагментарный, оскольчатый) и др. (см. рис. 1) [2].
Переломы костей и суставов: симптомы
Признаки перелома сильно различаются и зависят от:
- того, какая кость поражена;
- возраста и общего состояния здоровья пациента;
- тяжести травмы.
Основные симптомы такого посттравматического повреждения включают боль, припухлость, гематому, обесцвечивание кожи вокруг пораженного участка, изгиб поврежденного сегмента под необычным углом, хруст костных обломков под кожей при закрытых переломах. Также пациент не может опереться на травмированный участок или двигать конечностью в области поражения. При открытых переломах отмечается явный разрыв кожи и мягких тканей, возможно кровотечение. При повреждении крупных костей, например, тазовой или бедренной, у человека бледнеет лицо, усиливается потоотделение, отмечаются общая слабость, головокружение, тошнота, рвота [3].
Симптомы при ложном суставе схожи. Отмечают боль при нагрузке и пальпации, отечность, изменение формы и нарушение функции сустава, нехарактерное положение конечности и сопротивление в суставе при попытке придать ей физиологическое положение [4].
Переломы костей и суставов: осложнения, механизм заживления костей, незаживающие переломы и ложные суставы
В норме заживление переломов начинается непосредственно после травмы и представляет собой последовательность физиологических механизмов:
- В течение первых 5-7 дней из крови и отечной жидкости, которые изливаются из поврежденных внутрикостных и мышечных сосудов, формируется обширная гематома.
- К 12-у дню на ее месте образуется рыхлая соединительная ткань, за счет которой происходит первичное скрепление обломков костей с образованием первичной мягкой мозоли.
- Затем эта мозоль заменяется губчатой и, наконец, зрелой костью.
В указанных процессах ключевую роль играют биохимические изменения в травмированных тканях. Усиливается пролиферация клеток надкостницы, эндоста (соединительной ткани, которая выстилает трубчатые кости изнутри) и мягких тканей, окружающих сустав. В результате в области перелома образуется избыток остеоцитов и остеобластов. Эти клетки отвечают за образование костной ткани, которая заполняет щель между обломками. Сращение костей заканчивается формированием костной мозоли, постепенно замещаемой зрелой костью. Костномозговой канал восстанавливается при хорошем сопоставлении отломков, а при их смещении может остаться невосстановленным.
Рис. 2. Время образования костной мозоли
В организме взрослого человека постоянно поддерживается баланс между восстановлением и рассасыванием костной ткани. Заживление перелома полностью зависит от сохранения этих двух параллельных процессов [2].
Скелетная кость обладает замечательной способностью к регенерации. Механические и биологические факторы идеально подобраны таким образом, чтобы за три месяца консолидировать трещину и получить функционально надежное восстановление. Нарушение одного или нескольких из этих факторов может привести к нарушению заживления кости, что называется несращением перелома [2, 5]. Оно бывает двух типов: атрофическое (нежизнеспособные концы обломков без признаков заживления) и гипертрофическое (чрезмерное образование костной мозоли). Обе патологии приводят к нестабильности кости и нарушению ее функциональности и сопровождаются болью и другими симптомами, нарушая качество жизни пациента и его способность перемещения [5].
Согласно эпидемиологическим данным, общий риск незаживающего дефекта кости составляет 1,9-4,9% случаев. Однако эта цифра сильно варьируется в зависимости от ряда факторов, которые рассмотрены ниже [5]:
- Локализация травмы. Риск незаживающего перелома существенно зависит от локализации повреждения. Большеберцовые кости считаются наиболее склонными к такой патологии среди длинных трубчатых костей (до 23% случаев). Дальше по частоте замедленного сращения переломов идут пястные и лучевые кости (1,5% и 2,1%, соответственно).
- Механизм травмы. Открытые, множественные и оскольчатые переломы заживают хуже.
- Пол. Считается, что женщины более склонны к переломам и замедлению их сращения в связи с повышенным риском постменопаузального остеопороза (снижения плотности костей после наступления климакса) [5].
Возраст. Надкостница у детей и молодых взрослых богата остеобластами и имеет хорошее кровоснабжение. Наоборот, у пожилых людей надкостница частично волокнистая, поэтому образование костной мозоли происходит медленнее [6].
- Статус курильщика, другие вредные привычки и рацион питания. Систематические обзоры показали, что курение связано замедлением сращения костей и что курильщики в два раза больше подвержены риску замедленного заживления травм такого рода, особенно открытых. Недостаточность белков/аминокислот, витамина D в рационе может негативно повлиять на заживление переломов [5, 6].
- Биологические факторы. К ним относятся инфекции при переломе, потеря костной массы, нарушение васкуляризации тканей вокруг травмированной области и др. [5].
- Биохимические факторы. Привлечение, дифференциация и пролиферация клеток-предшественников на ранней стадии заживления перелома снижаются из-за низкого производства факторов роста, а также качественного и количественного дефицита мезенхимальных клеток (способны трансформироваться в различные типы зрелых клеток, включая костные).
- Генетические факторы, влияющие на активность клеток-остеопрогениторов – клеток, которые дифференцируются в зрелые остеобласты (молодые клетки костной ткани).
- Системные заболевания, такие как сахарный диабет, остеопороз, остеоартрит, гипокальциемия, заболевания щитовидной железы и др. [6].
Другие осложнения переломов могут проявляться в виде ложных суставов. Под этим понятием подразумевают нарушение непрерывности трубчатой кости, что сопровождается ее патологической подвижностью. Факторы риска включают преждевременно снятый гипс, попадание мягких тканей между отломками, нагрузка на кость в процессе сращивания, удаленность отломков друг от друга, нагноение, нарушение кровообращения или иннервации в месте травмы, заболевания эндокринной системы и хронические патологии, большая кровопотеря, шок.
Ложные суставы могут быть:
- по этиологии — врожденными и приобретенными;
- по виду — истинными ложными суставами, ложными суставами с потерей костного вещества и без потери костного вещества;
- по типу формирования — атрофическими (с плохим кровоснабжением и склонностью к атрофии), нормотрофическими и гипертрофическими [7, 8].
Диагностика
При подозрении на перелом костей или для его исключения на первом этапе проводится осмотр травматологом-ортопедом. Внешний осмотр выявляет местное покраснение, отек, атрофию мышц, наличие ран и других нарушений целостности кожи, деформацию или укорочение сегмента конечности. При пальпации обнаруживают участки размягчения и уплотнения мягких тканей, флюктуацию, болезненность, патологическую подвижность, изменение амплитуды движений или контрактуры в суставе [7, 9].
Лабораторные исследования включают:
- анализ крови — общий с подсчетом лейкоцитарной формулы, биохимический для определения уровня общего белка, альбумина, АЛТ, АСТ, креатинина, мочевины, электролитов крови, коагулограмма;
- общий анализ мочи;
- исследование иммунного статуса;
- ЭКГ.
Эти тесты позволяют оценить работу жизненно важных органов, уточнить стадию воспалительного процесса и выявить интоксикацию.
Инструментальные обследования включают рентгенографию и ультразвуковое исследование, реже МРТ или КТ.
Рентгенография — это основной метод диагностической визуализации для оценки переломов. Исследование выполняется в прямой, боковой и косой проекциях. Этот метод выявляет полости, очаги склероза, деформации, а также деструктивные изменения в кости, костные образования, анкилозы, дефекты кости [7].
Когда рентгеновские снимки не могут предоставить адекватную информацию, можно использовать магнитно-резонансную (МРТ) или компьютерную томографию (КТ). Эти методы позволяют уточнить локализацию и распространенность патологического процесса, оценить структуру кости и окружающих ее мягких тканей [7, 10].
Для скрининговых и диагностических целей в ортопедии и травматологии все чаще используется ультразвуковое исследование (УЗИ). Помимо оценки состояния внутренних органов, кровеносных сосудов, мышц и мягких тканей, УЗИ обладает высокой чувствительностью и специфичностью для диагностики подозреваемых переломов костей. Обнаружение поднадкостничной гематомы и разрывов коркового (наружного) слоя кости и неровностей ее поверхности можно использовать в качестве диагностического инструмента после острой травмы.
Рис. 3. Диагностика перелома наружной лодыжки: рентгенография (слева) и УЗИ (справа)
Основные преимущества УЗИ по сравнению с традиционной рентгенографией:
- отсутствие радиационного облучения, что важно при диагностике переломов у детей и беременных женщин;
- более низкая стоимость;
- более широкая доступность в медицинских учреждениях.
Кроме того, данные свидетельствуют о том, что УЗИ имеет более высокую точность, чем обычные рентгенограммы, при определенных травмах, таких как переломы ребер и ранние переломы ладьевидной кости [8, 10].
Лечение переломов костей и суставов: традиционные методы
Лечение переломов направлено на устранение инфекции (при ее наличии), улучшение кровоснабжения, стабилизацию кости в правильном положении. Применяют консервативные или оперативные методы. Выбор зависит от разных факторов, таких как характер травмы, сроки ее давности, возраст и пол пациента, сопутствующие заболевания и др. Например, при ложном суставе проводится только хирургическое вмешательство [11].
Консервативное лечение направлено на иммобилизацию отломков в правильном положении (гипсовая повязка, ортопедические аппараты) и ускорение естественных процессов сращения костей (электростимуляция в различных формах, ультравысокочастотная и ударно-волновая терапия, пульсирующие электромагнитные волны, электрофорез солей кальция, низкоинтенсивная импульсная УЗ-стимуляция и др.).
Процесс консолидации и ремоделирования кости при переломе строго зависит от обновления костной ткани и метаболизма кальция и фосфата. В связи с этим, прием препаратов, которые могут положительно влиять на процесс заживления, считается целесообразным. В настоящее время для улучшения костного метаболизма назначают бисфосфонаты, деносумаб (антирезорбтивный агент), стронция ранелат и аналоги паратгормона (антиостеопоротические и анаболические агенты) и др. [6].
Остеосинтез, который представляет собой сопоставление и фиксацию отломков костей до их полного сращения — это основной хирургический метод лечения переломов. Различают:
- внутренний (погружной) остеосинтез, когда отломки фиксируются внутри тела пациента с помощью имплантатов (пластин, штифтов, винтов, проволоки, спиц);
- наружный (чрескостный) остеосинтез, когда для соединения отломков применяют аппараты внешней фиксации (наиболее распространен аппарат Илизарова) [12].
Рис. 4. Самоблокирующиеся интрамедуллярные штифты (слева) и пластинки с фиксацией винтами (по центру и справа)
Лечение незаживающего перелома — клиническая проблема даже для самых опытных хирургов-ортопедов. Такие травмы не поддаются консервативной терапии. За последнее столетие самым популярным хирургическим методом было использование аутологичного костного трансплантата, который позволяет воссоздавать биологическую среду нормального заживления костей. Однако получение такого трансплантата сопряжено с определенными рисками и дефектом донорского участка ткани, откуда берется материал. В связи с этим недавние исследования были сосредоточены на составных частях таких трансплантатов, а именно на выделении мезенхимальных стволовых клеток и факторов роста (морфогенетические белки, трансформирующий ростовой фактор бета, фактор роста эндотелия сосудов и фактор роста тромбоцитов) и разработке костных заменителей (остеокондуктивных материалов), которые играют роль пассивного каркаса [5].
При суставных переломах в случае большого количества осколков или несращении проводят эндопротезирование суставов. В случае стойкого воспаления, инфекции или нагноения в области повреждения кости может понадобиться ампутация для сохранения жизни пациента.
Лечение переломов костей и суставов: механизм воздействия ударно-волновой терапии при переломах костей и суставов
Механизм действия, с помощью которого ударно-волновая терапия влияет на кость, еще полностью не изучен и остается предметом обсуждения. Однако, некоторые положительные эффекты этого метода
Анальгезирующий эффект
Существует несколько теорий обезболивающего действия ударных волн. Самые популярные из них – это гиперстимуляция сенсорных нервных волокон, усиление выработки ингибиторов болевых медиаторов и стимуляция секреции эндорфинов, которые способствуют сокращению болевой чувствительности.
Нормализация метаболизма костей
Под воздействием ударной волны в клетках наблюдается увеличение выработки оксида азота за счет активации особого фермента — эндотелиальной NO-синтазы. Оксид азота считается активным регулятором костного обмена веществ. Он контролирует процессы нормальной регенерации и распада костной ткани за счет воздействия на образование, количество и активность остеокластов и их превращение в остеобласты, а затем остеоциты (зрелые костные клетки)
Регенераторный эффект
Ударные волны стимулируют образование мезенхимальных клеток и их дифференцировку в остеобласты для образования новой здоровой кости. Кроме того, происходит прямая активация фибробластов и их последующее превращение в остеобласты.
Ангиогенный эффект
Микротравмы, вызванные энергией ударных волн, запускают образование новых кровеносных сосудов (ангиогенез). В результате усиливается кровообращение, а воспаления и отечность снижаются за счет ускоренного вывода продуктов распада и экссудата [1].
Обзор литературы: радиальная УВТ в лечении незаживающих переломов крупных костей
Paulo Kertzman и соавт. [13] ретроспективно проанализировали результаты радиальной УВТ среди 22 пациентов с несрастающимся разрывом крупных костей после первоначальной хирургической фиксации. Радиальная ударно-волновая терапия применялась без анестезии, средняя продолжительность лечения составляла три сеанса один раз в неделю (3000 импульсов/сеанс, плотность потока энергии 0,18 мДж/мм2). Эффективность оценивали на основании серии рентгенограмм и данных клинических исследований.
Результаты — через шесть месяцев после окончания радиальной УВТ сращение костей рентгенографически подтверждено у 16 из 22 пациентов (73%). Наиболее частым диагнозом было несращение большеберцовой кости (у 10 из 22 пациентов), и заживление травмы отмечалось в 70% случаев. Побочных эффектов не наблюдалось.
Рис. 5. Перелом бедренной кости (в передне-задней и боковой проекции)
Можно заключить, что радиальная ударно-волновая терапия — это, очевидно, наиболее эффективная и безопасная альтернатива при лечении труднозаживающих переломов крупных костей, если травма была диагностирована на ранней стадии.
Обзор литературы: фокусированная УВТ в лечении ложного сустава
Stefan Endres и соавт. [14] описали случай лечения пациента 23 лет со сложным переломом диафиза малоберцовой и большеберцовой костей. Пациенту провели неинвазивное (закрытая репозиции костей с наложением внешнего фиксатора), инвазивное лечение (ревизионная операция, остеосинтез пластинами, повторная ревизионная операция) и медикаментозное лечение (антибиотикотерапия в связи с инфекцией в месте перелома). Все процедуры оказались безуспешными. Через 10 месяцев после первичной госпитализации пациенту с незаживающим переломом был назначен курс фокусированной ударно-волновой терапии (4 сессии в течение 6 недель, плотность энергии 0,4 мДж/мм2, частота 3 Гц).
Рис. 6. Перелом и сращение перелома после УВТ
Последующее рентгенологическое наблюдение показало явное ускорение формирования костной мозоли, ось кости была восстановлена, пациент полностью избавился от симптомов и мог свободно передвигаться.
Данный клинический случай подтверждает эффективность УВТ и показывает, что ее следует учитывать при выборе наилучшего подхода к лечению пациентов с ложным суставов или труднозаживающими переломами. Хотя ударно-волновая терапия не может заменить операции по исправлению неправильного положения, стабилизации костных фрагментов или заполнению дефектов кости, она занимает ценное место в лечении нарушений заживления кости.
Выводы
Переломы костей и суставов в большинстве случаев болезненны, а потому оказывают заметное влияние на качество жизни человека. Несмотря на глобальную распространенность, неэффективное лечение этой травмы по-прежнему приводит к тому, что пациенты живут с хроническим болевым синдромом и не могут вести привычную жизнь, что связано с психологическими, социальными и финансовыми последствиям [15].
Заживление костей — это сложное взаимодействие множества факторов, которые управляются различными естественными механизмами. Современные консервативные и хирургические методы лечения переломов направлены на регуляцию этих механизмов и создание оптимальных условий для их успешной работы.
Ударно-волновая терапия имеет положительный эффект на все ткани травмированной кости или сустава, позволяет регулировать и устранять возникающие патологические процессы и при этом не имеет противопоказаний или нежелательных последствий. Этот подход в большинстве случаев не может заменить оперативное вмешательство, но позволяет ускорить выздоровление и сократить расходы как пациента, так и системы здравоохранения [5].
Список литературы
Г. Б. Мачула, О. В. Ульянина, П. Д. Копылов. Радиальная ударно-волновая терапия в комплексном санаторном лечении заболеваний опорно-двигательного аппарата. Клинический вестник, №4, 2013 г., стр. 63-65.
А. В. Каплан. Повреждения костей и суставов. Издание третье, дополненное и переработанное. Москва, издательство «Медицина», 1979 год
What is a fracture? Medical News Today. Medically reviewed by William Morrison, M.D. — Written by Yvette Brazier on December 14, 2017. Ссылка
Joint Dislocations. Authored by Dr Jacqueline Payne, Reviewed by Dr Adrian Bonsall. Ссылка
Stewart S. K. Fracture Non-Union: A Review of Clinical Challenges and Future Research Needs. Malaysian Orthopaedic Journal 2019 Vol 13 No. 2.
Giuseppe Marongiu, Andrea Dolci, Marco Verona, Antonio Capone. The biology and treatment of acute long-bones diaphyseal fractures: Overview of the current options for bone healing enhancement. Bone Reports 12 (2020) 100249. Ссылка
Ложные суставы. Клинические рекомендации. Министерство здравоохранения Российской Федерации. 2016 год.
Ложные суставы. Центральная Клиническая Больница Российской академии наук. Ссылка
Переломы костей. Единый медицинский центр, Санкт-Петербург. Ссылка
Gordian Lukas Schmid1, Beatrice Kühnast, Marcus Heise, Tobias Deutsch, Thomas Frese. Ultrasonography in assessing suspected bone fractures: a cross-sectional survey amongst German general practitioners. BMC Family Practice (2020) 21:9. https://doi.org/10.1186/s12875-020-1078-5.
Лечение несросшихся переломов и ложных суставов. Ильинская больница. Ссылка
Остеосинтез с применением высокотехнологичных современных методов лечения. Федеральный центр травматологии, ортопедии и эндопротезирования. Чебоксары, 2014 г. Ссылка
Paulo Kertzman, Nikolaus B. M. Császár, John P. Furia, Christoph Schmitz. Radial extracorporeal shock wave therapy is efficient and safe in the treatment of fracture nonunions of superficial bones: a retrospective case series. Journal of Orthopaedic Surgery and Research (2017) 12:164. DOI 10.1186/s13018-017-0667-z.
Stefan Endres, Markus Weiskirch, Christiane Hinz, Felix Hütter & Axel Wilke. Extracorporeal shock-wave therapy in the treatment of pseudoarthrosis: a case report. Cases Journal 2008, 1:276. doi 10.1186/1757-1626-1-276.
Sevani Singaram, Mergan Naidoo. The physical, psychological and social impact of long bone fractures on adults: A review. African Journal of Primary Health Care & Family Medicine ISSN: (Online) 2071-2936, (Print) 2071-2928.